Сестринский процесс в реабилитации больных, перенесших острое нарушение мозгового кровообращения
Государственное образовательное учреждение
Высшего профессионального образования
«Кемеровская Государственная Медицинская Академия
Министерство Здравоохранения Российской Федерации»
ГОУ ВПО КемГМА Росздрава
Факультет последипломной подготовки специалиста
кафедра «Сестринского дела»
Исследовательская работа
Опыт внедрения технологии «сестринский
процесс» в реабилитации больных, перенесших острое нарушение мозгового кровообращенияВыполнил интерн:
Власова Н.И.
Руководитель:
Дружинина Т.В.
Кемерово — 2010 г.
Содержание
Введение
Глава 1. Восстановительное лечение больных, перенесших
острое нарушение мозгового кровообращения1.1 Определение. различные аспекты
реабилитации больных с острым нарушением мозгового1.2 Сестринский процесс в реабилитации больных, перенесших,
острое нарушение мозгового крововобращенияГлава 2. Программа, объект и методы
исследования2.1 Программа исследования
2.2 Объект и объем исследования, единица
наблюдения, методы исследованияГлава 3. Оптимизация работы
сестринского персонала в нейрореабилитации3.1 Моделирование внедрения сестринского
процесса в практику отделения восстановительного лечения3.2 Внедрения сестринского процесса в реабилитацию больных,
перенесших острое нарушение мозгового кровообращения3.2.1 Организация подготовительного
этапа внедрения СП3.2.2 Организация практического этапа внедрения СП
3.2.2 Организация исследовательского
этапа внедрения СПЗаключение
3.3 Основные направления деятельности
медицинской сестры нейрореабилитацииВыводы
Список литературы
Рекомендации
Введение
Актуальность исследования. Реабилитация больных,
перенесших ОНМК, является важной медицинской и социальной проблемой. Это определяется
частотой сосудистых поражений головного мозга и его осложнений. В России ежегодно
регистрируется более 450 тысяч ОНМК, заболеваемость инсультом в Российской Федерации
составляет 2,5 — 3 случая на 1000 населения в год.В настоящее время инсульт рассматривают как клинический синдром
острого сосудистого поражения головного мозга. Он является исходом различных патологических
поражений системы кровообращения: сосудов, сердца, крови. Соотношение геморрагических
и ишемических инсультов составляет 1: 4 — 1: 5.Смертность от ОНМК в России занимает второе место (21,4%) в структуре
общей смертности (15,27), инвалидизация вследствие инсульта (3,2 на 10 000 населения
в год) занимает первое место (40 — 50%) среди патологии, являющейся причиной инвалидности.
На данный момент в РФ насчитывается около 1 млн. инвалидов с последствиями ОНМК
и лишь не более 20% лиц, перенесших инсульт, возвращаются к труду. При этом потери
государства от одного больного, получившего инвалидность, составляют 1 247 000 рублей
в год (12, 15, 27).Инсульт, нередко, оставляет после себя тяжелые последствия в
виде двигательных, речевых и других нарушений, значительно инвалидизируя больных,
снижая качество жизни самих пациентов и ближайших родственников. Спонтанное восстановление
нарушенных функций можно дополнить и ускорить реабилитационными мероприятиями.
[2,6,15,27]По данным Столяровой Г.П. и Маджиевой И.М. [1986 г.] реабилитационные
мероприятия способствуют восстановлению трудоспособности у 47,8% больных, а при
отсутствии реабилитационных мероприятий к труду возвращаются только 28,3%.Современный комплексный подход к организации реабилитационной
помощи больным, перенесшим острое нарушение мозгового кровообращения (ОНМК), позволяет
вернуть к труду или иному виду активной социальной деятельности до 60% постинсультных
больных трудоспособного возраста (по сравнению с 20% больных, не прошедших систему
реабилитационных мероприятий) (2,5).Несмотря на положительные результаты по оценке качества и эффективности
мультидисциплинарной модели восстановительного лечения больных, перенесших инсульт
[6] и организация реабилитации подобного контингента существующая система не обеспечивает
всей потребности в ней, что требует совершенствования организационных форм и методов
работы.Образовательный и профессиональный уровень, как медицинских сестер
первичного звена, так и сестер специализированных неврологических отделений соответствует
современным требованиям к уровню подготовки специалистов сестринского дела. Условия
этапной реабилитации постинсультных больных способствует расширению роли медицинских
сестер, определяет основные направления мероприятий, которые способствуют улучшению
качества жизни пациента, связанное со здоровьем. Все это обосновывает необходимость
поиска механизмов, в основе которых должно лежать не интуиция, а целенаправленная
и систематическая работа, сочетающаяся с научным обоснованием, рассчитанная на удовлетворение
потребностей и решение проблем больного [Европейское региональное бюро ВОЗ — март
1996 г.], а также изменением роли медицинской сестры, с учетом более рационального
ее использования, полноценного функционирования в современных условиях.В соответствии с выше изложенным сформулирована рабочая гипотеза
о том, что использование современных технологий организации сестринского ухода
в реабилитации больных, перенесших ОНМК, способствует скорейшему восстановлению
функциональной независимости пациентов, повышает качество и эффективность сестринской
помощи.Целью настоящего исследования является оптимизация
работы сестринского персонала в реабилитации больных перенесших ОНМК.Для выполнения поставленной цели решались следующие задачи:
1.
Определить технологии сестринского ухода в реабилитациибольных, перенесших инсульт.
2.
Провести организационный эксперимент по внедрению технологии «сестринский
процесс» в нейрореабилитации.3.
Научно обосновать наиболее эффективные формы сестринской помощи больным,
перенесшим острое нарушение мозгового кровообращенияНаучная новизна работы заключается в том, что впервые
на уровне городской больницы проведена оценка организации сестринской помощи в нейрореабилитации,
систематизированы опыт, определены более совершенные стратегии сестринского ведения
и реабилитации больных, перенесших инсульт, которые могут способствовать сохранению
качества жизни и функциональной активности пациентов.Практическая значимость работы заключается в том,
что впервые на базе реабилитационного отделения для больных с ОНМК изучены основные
функциональные и психологические проблемы пациентов c ОНМК, их динамика при использовании новых технологий сестринского
ухода, оценена удовлетворенность пациентов, оказываемой медицинской (сестринской)
помощью. Материалы настоящего исследования используются в практической работе медицинских
сестер в Городском реабилитационном центре Больницы восстановительного лечения МУЗ
«Городская больница № 1 им. М.Н. Горбуновой»Структура и объем работы
сестринский процесс нейрореабилитация
Работа изложена на ____ страницах машинописного текста, состоит
из введения, 3 глав, заключения, выводов и приложений, библиографического списка
из 29 источников. Работа иллюстрирована 7 рисунками и 6 таблицами.Апробация материала
Основные положения проведенного исследования были доложены на
научно-практических конференциях:·
«К улучшению здоровья через качество в сестринском деле»,·
«Состояние и развитие сестринского дела в МУЗ »Городская
больница № 1 им. М.Н. Горбуновой»,·
«Актуальные вопросы здравоохранения».По материалам работы опубликовано 4статьи.
Глава 1. Восстановительное лечение больных, перенесших
острое нарушение мозгового кровообращения
1.1 Определение. различные аспекты реабилитации
больных с острым нарушением мозговогоКРОВООБРАЩЕНИЯ
Инсульт — одна из наиболее тяжелых форм сосудистых поражений
головного мозга. Это остро возникающий дефицит мозговых функций, вызванный нетравматическим
повреждением головного мозга. Вследствие повреждения церебральных кровеносных сосудов,
происходит расстройство сознания и/или двигательные, речевые, когнитивные нарушения.
Заболеваемость мозговым инсультом в разных странах варьирует от 0,2 до 3 случаев
на 1000 населения; в России ежегодно диагностируют свыше 300 000 инсультов в год
[9,15]. Согласно мировой статистике, происходит постепенное омоложение больных с
мозговым инсультом.Смертность от мозгового инсульта достаточно высока: так, в России
и странах СНГ в течении ближайшего месяца с момента заболевания умирают около 30%,
а к концу года — 45-48% больных, 25-30% переживших инсульт остаются инвалидами,
к трудовой деятельности возвращаются не более 10-12% [Валенский Б.С. 1995 г.] В то же время большая часть пациентов может и должна добиться улучшения нарушенных вследствие
инсульта функций. Поэтому реабилитация больных, перенесших мозговой инсульт, является
очень важной медицинской и социальной проблемой [15,27].Среди инсультов около 85% составляют ишемические (60% — тромбозы,
20% — эмболия церебральных сосудов, 5% — другие причины) и около 15% — геморрагические
(10% внутри мозговые кровоизлияния, 5% — субарахноидальные кровоизлиянии) [11,26].Инфаркт мозга вследствие тромбоза церебральных сосудов происходит
обычно на фоне церебрального атеросклероза, нередко сочетающегося с артериальной
гипертензией: атеросклеротическая бляшка служит местом формирования облитерирующего
сосуд тромба, а отрывающиеся от тромба микроэмболы могут, является причиной закупорки
мелких сосудистых ветвей. Этиология эмболического ишемического инсульта чаще всего
связана с патологией сердца: с фибриляцией предсердий, наличием искусственных сердечных
клапанов, постинфарктной кардиомиопатией, инфекционным эндокардитом. Внутримозговое
кровоизлияние обычно связано с резким повышением артериального давления, в особенности
на фоне хронической артериальной гипертензии. Нетравматическое субарахноидальное
кровоизлияние происходит либо вследствие разрыва аневризмы, либо связано с кровотечением
из артерно-венозной мальформации [2,3].Согласно классификации, основанной на временных параметрах, различают
транзиторные ишемические атаки, малый инсульт или обратимый ишемический неврологический
дефицит и инсульт, при котором такого быстрого регресса не происходит. В остром
периоде различают также не завершившийся инсульт и завершившийся инсульт [2,3].Патофизиология мозгового инсульта связана с острым нарушением
церебрального кровотока. Необходимо помнить, что нормальная жизнедеятельность клеток
мозга может поддерживаться при уровне церебральной перфузии не ниже 20 мл/100 г
мозговой ткани в минуту (норма 50мл/100г/мин.). При уровне перфузии ниже 10 мл/100
г/мин. наступает смерть клетки; при уровне же от 10 до 20 мл/100 г/мин. базисные
клеточные функции еще поддерживаются какое-то время, хотя вследствие поломки калий-натриевого
насоса наступает электрическое молчание клетки. Такие еще живые, но инактивированные
клетки обычно расположены на периферии очага поражения, в зоне так называемой ишемической
полутени. Улучшение перфузии зоны полутени может теоретически восстановить нормальную
функции этих дезактивированных клеток, однако лишь в том случае, если реперфузия
происходит достаточно быстро, в течении первых нескольких часов. В противном случае
клетки гибнут [2,5]. Заболевание характеризуется острым началом и отличается разнообразием
общемозговых и локальных симптомов поражения мозга.К общемозговым симптомам относятся:
потеря сознания;
головная боль;
судороги;
тошнота и рвота;
психомоторное возбуждения.К локальным симптомам относятся:
парезы и параличи;
расстройства речи;
нарушение координации;
поражение черепно-мозговых нервов;
нарушение чувствительности.К основным заболеваниям нервной системы, при которых больные
нуждаются в реабилитации, относятся:инсульт;
травматические повреждения головного и спинного мозга;
периферические нейропатии
вертеброгенные неврологические синдромы;
детский церебральный паралич.
Медицинская реабилитация, по определению комитета экспертов
ВОЗ [1980 г.] — это активный процесс, целью которого является достижение полного
восстановления нарушенных вследствие заболевания или травмы функций, либо, если
это нереально — оптимальная реализация физического, психического и социального потенциала
инвалида, наиболее адекватная интеграция его в обществе [3,4]. Нейрореабилитация
или реабилитация больных неврологического профиля, является разделом медицинской
реабилитации. Нейрореабилитация выходит за рамки классической неврологии, поскольку
рассматривает не только состояние нервной системы при том или ином неврологическом
заболевании, но и изменение функциональных возможностей человека в связи с развившейся
болезнью [2,5]. Согласно международной классификации ВОЗ, принятой в Женеве в 1980
году, выделяют следующие уровни медико-биологических и психо-социальных последствий
болезни или травмы, которые должны учитываться при проведении реабилитации: повреждение
— любая аномалия или утрата анатомических, физиологических, психологических структур
или функций; нарушения жизнедеятельности — возникающие в результате повреждения
утраты или ограничение возможности осуществлять повседневную деятельность в манере
или пределах, считающихся нормальными для человеческого общества; социальные
ограничения — возникающие в результате повреждения и нарушения жизнедеятельности,
ограничения и препятствия для выполнения социальной роли, считающейся нормальной
для данного индивидуума [2,5,10].Безусловно, все эти последствия болезни взаимосвязаны: повреждение
обуславливает нарушение жизнедеятельности, которое, в свою очередь приводит к социальным
ограничениям и к нарушению качества жизни. Схематично можно представить взаимосвязь
заболевания и его последствий следующим образом (рис.3)
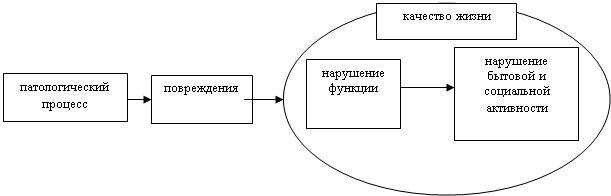
Рис.3 Взаимосвязь патологического процесса и его последствия
Оптимальным при проведении восстановительного лечения неврологических
больных является устранение или полная компенсация повреждения. Однако, это далеко
не всегда возможно, и в этих случаях желательно организовать жизнедеятельность больного
таким образом, чтобы исключить влияние на нее существующего анатомического или физиологического
дефекта (например, путем пользования ортезов, вспомогательных бытовых устройств).
Если и при этом прежняя деятельность невозможна или отрицательно влияет на состояние
здоровья, необходимо переключение больного на такие виды социальной активности,
которые в наибольшей степени будут способствовать удовлетворению всех его потребностей
[10,11]. Независимо от нозологической формы заболевания, нейрореабилитация строится
на основании принципов, общих для всех больных, нуждающихся в реабилитации. К этим
принципам относятся [6,7.8]:раннее начало реабилитационных мероприятий, позволяющее
снизить или предотвратить ряд осложнений раннего периода;систематичность и длительность, что возможно лишь
при хорошо организованном поэтапном построении реабилитации;комплексность применения всех доступных и необходимых
реабилитационных мероприятий;мультидисциплинарность — включение в реабилитационный
процесс специалистов различного профиля (МДБ).адекватность — индивидуализация программы реабилитации;
социальная направленность;
активное участие в реабилитационном процессе самого
больного, его родных, близких;использование методов контроля, которые определяют
адекватность нагрузок и эффективность реабилитации.По данным НИИ неврологии РАМН (2005) выделяют следующие периоды
реабилитации:Ранний восстановительный период (до 6 месяцев от начала инсульта);
·
Поздний восстановительный период (после 6 месяцев и до 1 года)·
Резидуальной период инсульта (после 1 года).Однозначного ответа, какие контингенты больных и инвалидов в
первую очередь нуждаются в реабилитации, в литературе не существует. Одни ученые
полагают, что медицинская реабилитация должна быть частью всех больных, которым
угрожает длительная нетрудоспособность, другие считают, что учреждения реабилитации
должны быть использованы лишь для лиц с очень тяжелыми повреждениями, т.е. только
для инвалидов [10,11]. Наиболее обоснованной можно считать ту точку зрения, согласно
которой медицинская реабилитация показана тем пациентам, у которых вследствие заболевания
имеется высокий риск длительной нетрудоспособности или стойкого снижения социально-бытовой
активности, либо уже сформировавшаяся инвалидность [2,10,11].Общие показания к медицинской реабилитации представлены в докладе
Комитета экспертов ВОЗ по предупреждению инвалидности и реабилитации [1983 г.].
К ним относятся:
значительное снижение функциональных способностей
снижение способности к обучению
особая подверженность воздействиям внешней среды
нарушения социальных отношений
нарушения трудовых отношений.Общие противопоказания к проведению реабилитационных мероприятий
включают:—
сопутствующие острые воспалительные и инфекционные заболевания,—
декомпенсированные соматические и онкологические заболевания,—
выраженные расстройства интеллектуально-мнестической сферы—
психические заболевания, затрудняющие общение и возможность активного
участия больного в реабилитационном процессе [8,9].Имеются определенные ограничения для восстановительного лечения
в обычных реабилитационных центрах: крайне ограниченная подвижность
больных (отсутствие самостоятельного передвижения и самообслуживания), с нарушением
контроля за функцией тазовых органов, с нарушением глотания;Учитывая, большую стоимость реабилитационных мероприятий, важнейшей
задачей на каждом этапе реабилитации является отбор больных, основой которого является
прогнозирование восстановления [2,3].К настоящему времени имеются определенные достижения в организационном
и методическом плане:на базе современных технологий развиваются методы исследования
нейропластичности и новые методы реабилитации с использованием компьютерных систем;приказом Минздравсоцразвития РФ №534 от 22.08.2005г. «О
мерах по совершенствованию организации нейрореабилитационной помощи больным с последствиями
инсульта и черепно-мозговой травмы» созданы правовые предпосылки для организации
деятельности центров (или отделений) патологии речи и нейрореабилитации и палат
ранней реабилитации.положения модели реабилитации учтены в приказе Минздрава РФ №25
от 25.01.1999г.» О мерах по улучшению медицинской помощи больным с нарушением
мозгового кровообращения». Изложенные в приказе №25 принципы оказания помощи
больным с инсультом соответствуют рекомендациям Европейской «Инсульт-инициативы»
(Виленский Б.С., Кузнецов А.Н., 2004).В настоящее время существует система этапной [15, 19] реабилитации
постинсультных больных на основе интеграции стационарного, поликлинического и санитарно-курортного
этапов, соответствующие трем уровням реабилитации (восстановление, компенсация и
реадаптация). «Идеальная» модель реабилитации больных включает:1 этап (стационарный) — реабилитация начинается в неврологическом
отделении, куда больного доставляет бригада скорой помощи.2 этап — реабилитация в специализированных реабилитационных стационарах,
куда переводят больного через 3-4 недели после инсульта. Данный этап может иметь
разные варианты в зависимости от тяжести состояния больного.3 этап — амбулаторная реабилитация в условиях поликлинического
реабилитационного центра или восстановительных кабинетов поликлиники.Учитывая все выше сказанное, необходимо считать, что реабилитация
— это комбинированное применение медицинских, психологических, социальных, педагогических
и профессиональных мероприятий, цель которых является подготовка и переподготовка
(переквалификация) индивидуума, на оптимум его трудоспособности (11).И все — таки, несмотря на высокую стоимость реабилитационной
помощи, многочисленные исследования доказывают не только значительную медико-социальную,
но и экономическую эффективность специализированного восстановительного лечения.Наряду с этим — больные, пережившие инсульт нуждаются в лечении,
психологической поддержке, обучении, но только некоторые в реабилитации.Несмотря на положительные результаты по оценке качества и эффективности
модели восстановительного лечения больных, перенесших инсульт [6] организация реабилитации
подобного контингента требует дальнейшего изучения с учетом местных условий и потребностей.1.2 Сестринский процесс в реабилитации больных, перенесших,
острое нарушение мозгового крововобращенияСестринский процесс (СП) предполагает системный подход в организации
работы палатной медицинской сестры, который позволяет пациенту получить полноценный
уход, а медицинской сестре удовлетворение от своей работы.Сестринский процесс — научный метод профессионального решения
проблем пациента. Он направлен на укрепление, сохранение здоровья и предотвращение
заболеваний, планирование и оказание помощи во время болезни и реабилитации с учетом
всех составляющих здоровья для обеспечения максимальной физической, психической
и социальной независимости человека. Цель СП — так организовать сестринскую помощь,
включить в план своей работы такие мероприятия и так выполнить их, чтобы, несмотря
на болезнь, человек и его семья могли реализовать себя, повысить качество жизни.1 ЭТАП — ОЦЕНКА СОСТОЯНИЯ ПАЦИЕНТА
Цель 1 этапа — определение потребности пациента в уходе. При
оценке источниками информации являются: сам пациент, его семья, медицинский персонал,
медицинская документация.2 ЭТАП — СЕСТРИНСКИЙ ДИАГНОЗ
Цель 2 этапа — выявление проблем пациента и их идентификация
(настоящая или потенциальная проблема).Определение по приоритету:
первостепенная проблема;
промежуточная проблема;
вторичная проблема.
3 ЭТАП — ПЛАНИРОВАНИЯ
Цель 3 этапа — составление плана ухода совместно с пациентом
для решения его проблем. План ухода состоит из целей, которые должны быть индивидуальным,
реалистическим, измеряемым, с конкретными сроками достижениями.4 ЭТАП — ВЫПОЛНЕНИЕ
Цель 4 этапа — провести сестринское вмешательство, предназначенное
для достижения цели.Виды сестринских вмешательств:
·
независимые·
зависимые·
взаимозависимыеПри работе МДБ достижение цели осуществляется совместно с другими
специалистами.5 ЭТАП — ОЦЕНКА ЭФФЕКТИВНОСТИ УХОДА
Оценивает сама медсестра, учитывая мнение пациента. Цель может
быть достигнута полностью, достигнута частично или не достигнута. Важно указать
причину, по которой не достигла цели.Проблемы, с которыми сталкивается медсестра при ведении
пациента с инсультом на 1 ЭТАПЕ:
уход за кожей;
профилактика пролежней;
риск развития пневмонии и аспирации;
питание;
гидратация;
нарушение функции тазовых органов;
В остром периоде инсульта ранняя реабилитация решает следующие
предупреждение и организация лечения осложнений, связанных с иммобилизацией,
сопутствующих заболеваний
определение функционального дефицита и сохранных возможностей пациента
улучшение общего физического состояния пациента
выявление и лечение психоэмоциональных расстройств
предупреждение повторного инсультаНеподвижность больного в остром периоде инсульта служит причиной
развития многих осложнений — пролежней, тромбоза глубоких вен, пневмонии, депресии.
Правильный уход и ранняя активизация больного во многом способствуют предупреждению
этих явлений [21,15].Роль медицинской сестры:
·
выполнение врачебных назначений·
динамическое наблюдение за состоянием пациента:
контроль сознания
функциональная оценка состояния пациента·
удовлетворение потребностей пациента в питании и жидкости:
адекватное питание
адекватное потребление жидкости·
сведение к минимуму физического дистресса:
коррекция нарушений дыхания
контроль терморегуляции
поддержание гемодинамики·
сведение к минимуму эмоционального дистресса
коррекция нарушений психики·
снижение риска вторичных осложнений
тромбоз глубоких вен нижних конечностей
пролежни
боль и отек в парализованных конечностях.Коррекция нарушений дыхания. Обеспечение проходимости
дыха-тельных путей путем предупреждения обструкции является приоритетной
задачей у больных с ОНМК:·
находящихся в коме·
при рвоте.Основные причины обструкции дыхательных путей:
·
западание корня языка·
аспирация рвотных масс·
участие кашлевого рефлекса и накопление мокроты в трахеобронхиальном
дереве.Профилактика обструкции дыхательных путей:
·
удаление съемных зубных протезов·
регулярная санация ротоглотки·
контроль положения пациента·
изменение положение тела·
пассивная дыхательная гимнастикаАдекватное питание пациента. Питание пациента должно осуществляться
с учетом следующих требований:·
общая калорийность 2000-3000 Ккал в сутки·
бесшлаковое, гомогенное·
с повышенным содержанием белка·
с повышенным содержанием витамининов·
с учетом диетических рекомендаций по основному и сопутствующим заболеваниям.Метод кормления зависит от степени угнетения сознания и сохранения
глотательного рефлекса. Расширение рациона питания производится за счет молочно-растительной
пищи с содержанием клетчатки. Пациент принимает пищу сначала в кровати (высокое
положение Фаулера и специальный столик), по мере расширения двигательного режима
сидя за столом. Максимальное количество действий должен выполнять сам больной для
раннего восстановления бытовых навыков.Контроль терморегуляции. Для поддержания функции терморегуляции
необходимо соблюдать следующие требования ухода:·
температура воздуха в помещении должна придерживаться в пределах 18° — 20°С·
необходимо проводить проветривание палаты·
недопустимо использование перин и толстых одеял на постели больного.Коррекция нарушений психики. Любые психические нарушения
сопровождаются нарушениями памяти, внимания, эмоциональной неустойчивостью, утратой
контроля над психической деятельностью. Психоэмоциональные расстройства могут существенно
нарушать мотивации и адекватность поведения больного, значительно затрудняя тем
самым процесс реабилитации. Медицинская сестра должна:·
объяснить природу нарушений родственникам·
по согласованию с врачом ограничить общение пациента при выраженной
эмоциональной лабильности и утомляемости·
при необходимости многократно повторять инструкции и отвечать на вопросы
пациента·
подключить к лечению и реабилитации лиц, вызывающих положительные
эмоции·
не торопить пациента·
при нарушении познавательных функций напоминать пациенту о времени,
месте, значимых лицах·
мотивировать пациента к выздоровлению.Боль и отек в парализованных конечностях. Боль и отек
в парализованных конечностях лечатся:·
полным исключением свисания конечностей·
применение пневматической компрессии или бинтованием специальными
бинтами·
поддержанием достаточного объема пассивных движений·
периодическим приданием, парализованным конечностям приподнятого положения.Профилактика тромбоза глубоких вен. Тромбоз глубоких вен
нижних конечностей и связанная с ним тромбоэмболия легочной артерии представляют
серьезную проблему ухода при ОНМК. Больные с ОНМК относятся чаще всего к группе
высокого риска, что делает профилактику тромбоза обязательной. У лежачих больных
замедляется скорость кровотока по сосудам, что способствует повышению свертываемости
крови и развитию тромбоза вен ног. Чаще такое происходит в парализованной конечности
[8,9].Медицинская сестра должна:
·
забинтовать больную ногу эластичным бинтом, если у больного есть варикозное
расширение вен·
проводить ручной массаж (поглаживание и разминание) от стопы к бедру·
придать вынужденное положение в постели (лежа на спине, приподнять
ноги на 30° — 40° с помощью подушек и валиков).Профилактика пролежней. Пролежни относятся к наиболее
частой проблеме, с которой сталкиваются при восстановительном лечении больных неврологического
профиля. Возникновение пролежней сопровождается обычно такими осложнениями, как
боль, депресии, инфекции. Речь идет о повреждении мягких тканей в результате неправильного
ухода: длительном сдавливании мягких тканей и травмах их при различных перемещениях
пациента [21].Если обездвиженный пациент длительно находится в одном и том
же положении (лежит в постели, сидит в кресле-каталке), то в мягких тканях, которые
сдавлены между поверхностью опоры и костными выступами ухудшается крово- и лимфообращение,
травмируется нервная ткань. Это приводит к дистрофическим, а позднее — некротическим
изменениям кожи, подкожно — жировой клетчатки и даже мышц.Образованию пролежней способствует влажная, неопрятная постель
со складками и крошками.Избежать образования пролежней у пациента позволят частые перекладывания
его в различные положения в постели. Эти перемещения осуществляют с учетом правил
биомеханики тела каждые 2 часа.Чтобы придать пациенту удобное, физиологическое положение, необходимы:
функциональная кровать, противопролежневый матрац, специальные приспособления. К
специальным приспособлениям относятся: достаточное количество подушек подходящего
размера, валики из простыней, пеленок и одеял, специальные подставки для стоп, предотвращающие
подошвенное сгибание.Существующие положения пациента в постели:
·
положение Фаулера·
положение «на спине»·
положение «на животе»·
положение «на боку»·
положение СимсаПроблемы, с которыми сталкивается медсестра при ведении
пациента с инсультом на 2 ЭТАПЕ.недостаточность самоухода;
риск травматизма;
дезориентация;
боль в плечевом суставе;
профилактика повторного инсульта
Роль медицинской сестры по восстановлению двигательных
навыков:·
занятия с больными по указаниям методиста лечебной физкультуры в вечернее
время и выходные дниØ лечение положением
Ø биомеханика
шагаØ дозированная
ходьбаРоль медицинской сестры по восстановлению речи,
навыков чтения и письма·
занятия с больными по указанию логопедаØ чтение
Ø произношение
звуков и слоговØ речевая гимнастика
Роль медицинской сестры в восстановлении навыков самообслуживания
·
оценить уровень функциональной зависимости·
обсудить с врачом объем двигательной активности и самообслуживания·
обеспечить больного приспособлениями, облегчающими самообслуживания·
заполнить дефицит собственными действиями в разумных пределах не вызывая
смущения и беспомощности·
организовать комплекс трудотерапии с ежедневными занятиями пациента
(стенд бытовой реабилитации, детские игрушки разного уровня)·
контролировать состояние пациента, избегая развития переутомления·
проводить индивидуальные беседы с больнымРоль медицинской сестры по снижению риска травматизма
организовать окружающую среду
обеспечить дополнительную поддержку
обеспечить вспомогательными средствами передвижения
Роль медицинской сестры по проблеме дезориентации
информирование пациента
напоминание о недавних событиях
сопровождение пациента к местам приема процедур, пищи.
Роль медицинской сестры по проблеме боли в плечевом
суставеобучение родственников пациента щадящим техникам перемещения
и правилам обращения с паретичной рукойиспользование позиционирования
Роль медицинской сестры по профилактике повторного
инсультаиспользование в работе с пациентом протокола по артериальной
гипертензиивовлечение пациента в Школу гипертонии
Проблемы, с которыми сталкивается медсестра при ведении
пациента с инсультом на 3 ЭТАПЕ.риск травматизации;
проблемы семьи;
психологическая и социальная адаптация
Именно эта группа больных до последнего времени, т.е. до открытия
реабилитационных отделений, была изгоями и системы здравоохранения и системы социальной
защиты населения.Для учреждений системы здравоохранения такие больные представляют
непреодолимые трудности т.к. приход участкового врача на дом к таким больным или
визиты участковых медицинских сестер не могут существенно изменить качество жизни
таких больных.Необходимо использовать такие формы амбулаторной реабилитации,
как «дневной стационар», а для тяжелых, плохо ходящих больных — реабилитацию
на дому.В настоящее время для определения эффективности лечебных и реабилитационных
мероприятий используется такой показатель, как «качество жизни», связанное
со здоровьем, с заболеванием; характеризующий исход лечения при многих заболеваниях,
особенно хронических [2,3,14].Правильное представление о последствиях болезни имеет принципиальное
значение для понимания сути нейрореабилитации и определения направленности реабилитационных
воздействий.В последние годы в реабилитологию введено также понятие
«качество жизни», связанное со здоровьем, при этом именно качество жизни
рассматривают как интегральную характеристику, на которую надо ориентироваться при
оценке эффективности реабилитации больных, перенесших нарушения мозгового кровообращения
[2,3,15].Понятие «качество жизни», связанное со здоровьем отражает
группы критериев, характеризующих здоровье: физические, психологические и социальные,
причем каждая из этих групп включает набор показателей, которые можно оценить как
объективно, так и на уровне субъективного восприятия (рис.2)
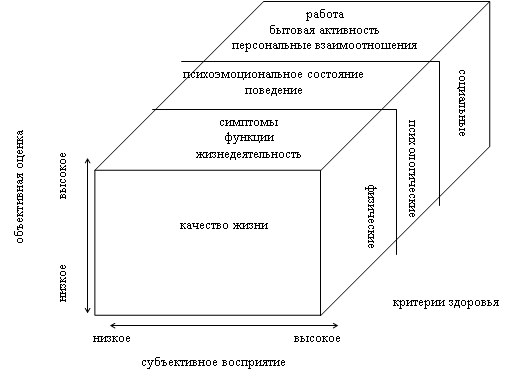 |
Рис.2 Критерии и показатели здоровья, учитывающиеся при оценке качества жизни, связанного
со здоровьем.
Во многих исследованиях, посвященных поиску оптимальных стратегий
лечения и ухода, качество жизни широко применяется как надежный индикатор при оценке
результатов и с таким подходом необходимо согласиться.
Показатель качества жизни имеет интегральный характер, отражая
физическое, психическое состояние пациента, а так же уровень его жизнедеятельности
и социальной активности. Повышенное внимание специалистов сестринского дела к оценке
качества жизни связано с тем, что при таком подходе в наибольшей степени учитываются
интересы больного. Вместе с тем имеются убедительные данные о том, что более совершенные
стратегии сестринского ведения и реабилитации больных, перенесших инсульт, могут
способствовать сохранению качества жизни пациентов, перенесших нарушения мозгового
кровообращения.
Поскольку, медсестра несет ответственность за адекватность и
безопасность ухода, оценку и наблюдение за физическим и психологическим состоянием
пациента, принятие необходимых мер и своевременное информирование других специалистов
бригады, предоставление постоянной физической психологической поддержки пациенту
и ухаживающим за ним лицам, следует, что медицинская сестра способна
координировать реабилитационный процесс с момента поступления больного до его выписки.
Это очень важная, уникальная роль [Сорокоумов В.А., 2002].
В течение последних трех лет активно создавались стандарты оказания
медицинской помощи пациентам с различными заболеваниями, в том числе и с острыми
сосудистыми поражениями головного мозга [25,26, 19], но в них не выделены действия
СП, не определен спектр простых медицинских услуг (ПМУ), которые входят в компетенцию
СП.
Глава 2. Программа, объект и методы исследования
2.1 Программа исследования
Исследование проводилось в три этапа. На первом этапе проводился
сбор и обработка информации. На втором этапе проводился анализ полученных данных
с последующей разработкой модели сестринского ухода в нейрореабилитации. На третьем
этапе изучался процесс внедрения административной технологии и ее эффективность.
Программа сбора информации предусматривает:
·
изучение проблем пациента с ОНМК для оптимизации технологий ухода
·
изучение уровня профессиональной подготовки сестринского персонала,
его готовность к реализации новых сестринских технологий в условиях нейрореабилитации
В качестве изучаемого явления рассмотрена профессиональная
деятельность специалистов сестринского дела в нейрореабилитации.
2.2 Объект и объем исследования, единица наблюдения,
методы исследования
Объект исследования: сестринский персонал отделения нейрореабилитации
и пациенты, находящиеся на лечении в данном отделении.
Исследование проводилось методом сплошного и выборочного статистического
наблюдения: в общей сложности была изучена деятельность 100% медицинских сестер
отделения нейрореабилитации и изучены проблемы 100 пациентов с ОНМК, для выявления
функциональных и психологических нарушений.
Больница восстановительного лечения — Городской реабилитационный
центр для больных неврологического и травматологического профилей, кроме этого в
ней сосредоточено основная лечебно-диагностическая база Муниципальное учреждение
здравоохранения «Городская больница № 1 им. М.Н. Горбуновой»
МУЗ «Городская больница № 1 им. М.Н. Горбуновой» существует
с 1987 года, в результате реорганизации системы здравоохранения в состав больницы
входят:
·
Поликлиника № 3
Численность прикрепленного населения составляет 24 000 человек,
фактическая мощность — 343 посещений в смену.
·
Поликлиника № 10 (студенческая)
Общее количество обслуживаемого населения — 32 000 человек, фактическая
мощность — 500 посещений в смену.
·
Женская консультация № 1
Обслуживает 17 100 женщин, прикрепленных к поликлинике № 3. Фактическая
мощность — 78 посещений в смену.
·
Травматологическое отделение
Фактическая мощность — 105 посещений в смену.
Работа отделения строится в следующих направлениях:
экстренная травматологическая помощь населению по обращению
специализированная ортопедотравматологическая помощь
консультативная помощь населению.
Больница восстановительного лечения (БВЛ) единственная в городе
Кемерово специализированное учреждение данного профиля. Основная задача — оказание
комплексной нейрореабилитационной помощи больным с ограничением самостоятельного
передвижения и самообслуживания, со значительным неврологическим дефицитом, препятствующим
осуществлению восстановительного процесса в условиях амбулаторно-поликлинической
реабилитации. В своем составе больница имеет следующие функциональные подразделения:
кабинеты функциональной диагностики;
физиотерапевтическое отделение с кабинетами электростимуляции,
теплолечения;
водолечебница;
отделение лечебной гимнастики с кабинетом кинезотерапии (механотерапии
и два стола сухого скелетного вытяжения), с физкультурными залами;
кабинеты с биоуправлением и бытовой реабилитацией;
кабинеты логопеда, психолога, массажа.
Комплексность реабилитации определяется многообразием методов
по восстановлению двигательных нарушений, а именно: лечебную физкультуру, биоуправление
с обратной связью, лечебный массаж, лечение положением, нервно — мышечную электростимуляцию,
физиотерапевтические методы (включая иглорефлексотерапию) при спастичности, артропатиях,
болевых синдромах, бытовую реабилитацию, ортопедические мероприятия.
Реабилитация больных с нарушением речи включает психо-педагогические
занятия, проводимые логопедом и психологом.
Реабилитация проводится на фоне адекватной медикаментозной терапии,
в назначении которой при необходимости учувствуют терапевт, кардиолог, уролог, психиатр.
Новая форма сестринской помощи была внедрена на базе неврологического
отделения, порядок и условия внедрения регламентированы в приказе МУ » Управление
здравоохранения».
Выбор отделения обусловлен тем, что работа палатных медицинских
сестер отделения реабилитации требовала совершенствования организационных методов
в осуществлении мероприятий, способствующих устранению функциональной недостаточности
у пациента. Таким образом, организационные решения данной проблемы являются значимыми,
призванными повысить качество медицинской помощи.
Были определены условия проведения организационного эксперимента
по внедрению сестринского процесса в практику:
·
теоретическая и практическая подготовленность медицинского персонала
больницы к реализации концепции сестринского дела
·
моральная готовность административного аппарата больницы к реализации
концепции сестринского дела
·
наличие системы профессионального усовершенствования.
Неврологическое отделение БВЛ рассчитано на 60 коек, расположенных
в 10 палатах. На этаже неврологического отделения имеется столовая, процедурный
кабинет, ординаторская, сестринская, кабинет старшей медицинской сестры, душевая,
два туалета. Здесь же расположена кафедра лечебной физкультуры Кемеровской Государственной
Медицинской Академии.
Основными задачами неврологического отделения является:
·
восстановление функций систем и органов, нарушенных в результате болезни
и травм
·
полное или частичное восстановление трудоспособности
·
адаптация и приспособление к самообслуживанию в соответствии с новыми
условиями, возникшими в результате болезни или травмы
·
психокоррекция и социально-бытовая реабилитация
·
сокращение общих сроков реабилитации
·
снижение выхода на инвалидность
·
преемственность и взаимосвязь с другими учреждениями здравоохранения
в части лечения и обслуживания больных, а также с учреждениями социального обеспечения.
Показаниями для стационарного лечения являются:
Ø последствия
перенесенного ОНМК (от 3-х месяцев до 3-х лет)
Ø травма головного
и спинного мозга (от 3-х недель до 3-х лет)
Ø заболевания
нервной периферической системы (с выраженными двигательными нарушениями)
Ø опухоли нервной
системы после оперативного лечения
Ø тяжелые травмы
костно-мышечной системы.
Противопоказанием для лечения являются:
Ø сердечно-сосудистые
заболевания в стадии декомпенсации (инфаркт миокарда, нарушение ритма, гипертоническая
болезнь)
Ø острые инфекционные
заболевания
Ø онкопатология
Ø туберкулез
Ø психические
заболевания
Ø ограничение
по возрасту до 70 лет (в связи ограничения методов ЛП, физиотерапии).
Ø отсутствие
самостоятельного передвижения и самообслуживания,
Ø нарушение
функции тазовых органов,
Ø нарушение
глотания.
Анализируя деятельность отделения, следует отметить, что процент
выполнения плана койко-дней составляет 100%, среднее пребывание на койке стабильно
21,1 до 23,3 дней. В структуре заболеваемости необходимо отметить увеличение больных
с сосудистой патологией головного мозга за 2005 — 2009 г. г. с 41,8% до 70,2%.
В отделении нейрореабилитации трудится 5 врачей и 11 медицинских
сестер.100% врачей имеют сертификаты и квалификационную категорию. Среди медицинских
сестер 100% имеют сертификат специалиста, все прошли обучение на курсах повышения
квалификации, 80% подготовлены по программе «Инновационные технологии в Сестринском
деле». Среди специалистов Сестринского дела I квалификационную категорию 3 чел, II квалификационную категорию 2 чел, высшую квалификационную категорию
4 чел. Уровень профессиональной подготовки сестринского персонала позволяет оказывать
качественную медицинскую помощь. В подавляющем большинстве — это грамотные специалисты,
обладающие определенным опытом работы в качестве постовых сестер нейрореабилитации
(стаж по специальности в среднем составил 15,3 года), занимающиеся самообразованием
посредством изучения периодической и специальной литературы, посещения конференций,
семинаров и др.
Для координации работы, обобщения и анализа поступающей информации,
формирования проекта нормативных документов с последующим внедрением в практическую
деятельность в больнице создан Координационный Совет. В состав Координационного
Совета вошли: главный врач; заместитель главного врача по лечебной работе; главная
медицинская сестра; заведующие и старшие медицинские сестры поликлиники № 3; заведующая
и старшая медицинская сестра нейрореабилитации; заместитель директора по практическому
обучению Кемеровского медицинского колледжа, взявший на себя научное сопровождение
эксперимента.
На первом этапе работы, с целью внедрения научно-практических
разработок в практику и обучения кадров, проводились конференции, тематические семинары,
практические занятия, реализована образовательная программа дополнительной подготовки
постовых медицинских сестер по вопросам адаптации больного и к окружающей обстановке
и восстановлению навыков ежедневной активности.
Методика эксперимента предполагала совершенствование деятельности
палатных медсестер для решения проблем пациентов, перенесших нарушения мозгового
кровообращения.
Методом сплошного статистического наблюдения у 11 медицинских
сестер с использованием методики экспертного анализа исследована степень подготовленности
по вопросам реабилитации.
Методика экспертизы включала:
1.
Одномоментное тестирование сестринского персонала на рабочих местах
2.
Проведение экспертного анализа результатов тестирования преподавателями по
терапии и лечебной физкультуры.
По результатам исследования установлено: профессиональный стаж
до 10 лет имеют 45,5% респондентов, от 10 до 15 — 18,1%, более 15 лет — 36,4%; базовое
образование «сестринское дело» — 81,8%, «лечебное дело» — 18,2%;
повышенный уровень образования — 18,2%.
На вопрос анкеты в отношении мотивации выбора профессии все медицинские
сестры единодушны — выбор профессии объясняется призванием.
Приступая к профессиональной деятельности, 82% специалистов сестринского
дела прошли курсы повышения квалификации.
Совершенствование профессиональной карьеры, оценка своей деятельности,
объема и характера работы определяли высокий процент респондентов.
Основными трудностями в своей работе 73% медицинских сестер считают
— большой объем работы.
Оценка тестовых заданий проводилась по пятибалльной системе с
последующим определением среднего балла в группе.
В проведенном исследовании особое внимание уделялось удовлетворенности
пациентов качеством сестринской помощи в нейрореабилитации. В прямом анкетном опросе
участвовало 100 пациентов, перенесших нарушения мозгового кровообращения.
При опросе использовалась анкета, содержащая 2 блока вопросов:
1 блок — позволил провести анализ мнения пациентов об уровне
сестринской помощи,
2 блок — общая характеристика опрошенного контингента.
Характеризуя опрошенный контингент, можно отметить, что преобладание
среди респондентов женщин (48%). Среди опрошенных 27 чел. (27%) — люди старше 60
лет, 9 чел. (9%) — лица среднего возраста.
Одним из критериев качества медицинской помощи является удовлетворенность
характером и условиями труда специалистов сестринского дела.
Источником информации для изучения аспектов деятельности постовых
медицинских сестер послужила анкета профессионального мнения медицинских сестер.
Статистическая обработка материалов проводилась с применением
стандартного пакета прикладных программ на персональном компьютере.
Применение комплексного подхода позволило обосновать наиболее
эффективные организационные формы деятельности сестринского персонала нейрореабилитации,
выявить степень удовлетворенности пациентов оказанием сестринской помощи. Объем
материала, обработка показателей и последующий их анализ позволяют ответить на вопросы,
поставленные в настоящем материале. Полученные данные обеспечивают обоснованность
предложений по дальнейшему совершенствованию сестринской помощи пациентам, перенесшим
ОНМК.
Глава 3. Оптимизация работы сестринского персонала
в нейрореабилитации
3.1 Моделирование внедрения сестринского процесса в
практику отделения восстановительного лечения
Нами была проведена большая работа по созданию организационной
модели внедрению сестринского процесса в практику отделения реабилитации (Приложение
№ 1).
Основной целью модели является повышение качества оказания
медицинской помощи пациентам, перенесшим нарушения мозгового кровообращения.
Базой для создания модели внедрения сестринского процесса
послужили:
·
современная концепция развития сестринского дела в РФ
·
теория сестринского дела
·
существующие модели сестринского ухода
Условиями для реализации данной модели является:
—
формирование среды, способной принять установленную модель сестринского ухода
—
обучение медицинского персонала теории сестринского дела
—
практика сестринского дела
—
управление и координация сестринской помощи в отделении.
Были определены этапы реализации модели внедрения сестринского
процесса:
—
подготовительный
—
практический
—
исследовательский
В соответствии с целями этапов разработаны этапные механизмы
внедрения модели:
1.
Подготовительный этап
·
теоретическая подготовка медицинского персонала отделения нейрореабилитации
по теории сестринского дел
·
разделение сфер профессиональной деятельности и взаимодействий по
должностям — разработка должностных инструкций («Палатная медицинская сестра
нейрореабилитации«, »Сестра — координатор»)
·
разработка пакета сестринской документации (карта сестринского стационарного
больного, лист реабилитационных мероприятий, маршрутный лист пациента, сестринский
этапный эпикриз).
·
разработка медико-технологического протокола сестринского ухода за
пациентом с артериальной гипертензией
2.
Практический этап
·
внедрение этапов внутренней аттестации с целью повышения профессионального
роста:
—
первичная аттестация (определение исходного уровня знаний, умений, навыков
при приеме на работу)
—
текущая аттестация (динамика роста уровня знаний, умений, навыков в процессе
работы — ежегодно)
·
реализация схемы МДБ
·
адаптация этапов сестринского процесса к условиям отделения реабилитации
·
внедрение медико-технологического протокола сестринского ухода за
пациентом с артериальной гипертензией
·
внедрение стандартов деятельности медицинской сестры по восстановлению
навыков ежедневной активности пациентов
3. Исследовательский этап (проводился при взаимодействии
специалистов медицинского колледжа и больницы)
·
анализ и статистическая обработка данных сестринского процесса с целью
предварительной оценки эффективности работы
·
проведение исследовательской работы.
Определены критерии эффективности действия модели:
·
удовлетворенность пациента
·
удовлетворенность сестринского персонала
·
повышение профессионализма медицинских сестер
·
закрепление сестринских кадров в отделении
Рассчитан ожидаемый результат внедрения:
Ø повышение
качества сестринского ухода
Ø повышение
качества жизни пациента с ОНМК
Ø повышение
профессионализма сестринского персонала
Ø повышение
значимости специалиста сестринского дела.
в общественном сознании
3.2 Внедрения сестринского процесса в реабилитацию больных,
перенесших острое нарушение мозгового кровообращения
3.2.1 Организация подготовительного этапа внедрения
СП
Основной целью подготовительного этапа является обучение медицинских
сестер индивидуальному и творческому подходу к своей деятельности для повышения
качества оказания медицинской помощи. Для реализации модели внедрения сестринского
процесса проводилась учеба медицинского персонала по вопросам организации сестринского
ухода в современных условиях, по утвержденному плану обучения, на рабочем месте.
Эта учеба позволила систематизировать уже имеющие знания, значительно их пополнить.
Для оценки эффективности проведенной учебы персонала проведено исследование уровня
знаний медицинских сестре по вопросам реабилитации Показатель «среза знаний»
получился достаточно высоким — 4,6 — 4,8 балла. Этот факт является закономерным,
поскольку сестринский персонал отделения обучен на цикле усовершенствования по программе
«Инновационные технологии в Сестринском деле». Учитывая стаж работы по
специальности и обучение в соответствии с образовательным стандартом, коэффициент
усвоения знаний, как было сказано, оказался высоким.
Особое внимание уделено консультативно обучающей помощи сестринского
персонала пациентам. В помощь медицинской сестре преподавателями медицинского колледжа
разработаны примерные беседы с пациентами, посвященные механизмам заболевания, вторичной
профилактике.
Моральная готовность, сформированное мировоззрение — это важное
и необходимое условие готовности медицинского персонала к работе в новых условиях
(рис.3).
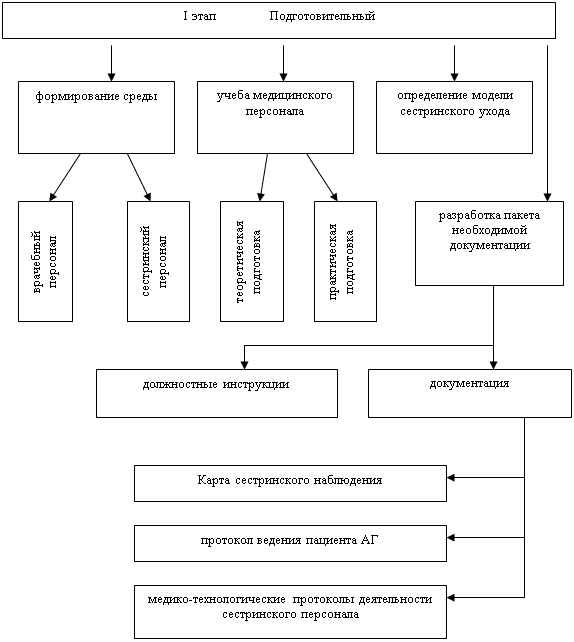 |
Рис.6 Подготовительный этап
Данная модель построена на основании существующих моделей, одобренных
мировой сестринской практикой: В. Хендерсон, «врачебной модели», а так
же на работе современного специалиста сестринского дела. У человека есть естественные
человеческие потребности, являющиеся одинаковыми для всех, вне зависимости от того
болен человек или здоров. Осознанное участие больного в процессе своей реабилитации
занимает важное место в планируемых мероприятиях и переводит отношения сестра —
больной на качественно новый уровень, соответствующий современным представлениям
о сестринском деле и сестринском процессе. Поскольку каждый пациент неадекватно
реагирует на жизненные различные ситуации, проблемы пациента и цели ухода уникальны
для каждого, но система протокола ведения (стандарта) помогает сестре составить
индивидуальный план ухода и облегчает ей работу.
На данном этапе были определены сферы ответственности и полномочия
членов бригады (рис.4).

Рис.4 Организационная структура для формирования маршрута пациента.
Схема бригады имеет централизованную форму в середине, которой
находится медсестра — координатор. Медицинская сестра — координатор осуществляет
планирование сестринских вмешательств и формирует маршрутный лист пациента, определяет
при этом конкретные сроки реализации назначений, отражает режимные моменты.
Палатная медицинская сестра осуществляет сестринский уход за
пациентами. Врач-невролог определяет перечень лечебных реабилитационных воздействий,
назначает дополнительные диагностические процедуры. Заведующая отделением — координирует
деятельность отделения с другими структурными подразделениями ЛПУ, обеспечивает
взаимосвязь в работе, контролирует работу персонала отделения, качество ведения
медицинской документации. Старшая медсестра — обеспечивает рациональную организацию
труда среднего и младшего персонала отделения, осуществляет своевременную выписку,
распределение и хранение медикаментов, ведет их учет расходования. Далее, контролирует
работу персонала по приему и выписке пациентов, организацию маршрутов пациентов
внутри ЛПУ, выполнение персоналом врачебных назначений, квалифицированным уходом
за больными.
Была разработана и внедрена карта сестринского наблюдения стационарного
больного, перенесшего ОНМК (Приложение №2). В основу оценки состояния пациента положены
фундаментальные потребности пациента (по модели В. Хендерсон) и количественные показатели
уровня жизнедеятельности пациента (шкала Бартела) (Приложение №3).
Для облегчения работы с пациентом разработан маршрутный лист,
где отражено расписание лечебных процедур, обследований и консультаций (Приложение
№4). Лист реабилитационных мероприятий, предназначенный выполнения назначений по
восстановлению нарушенных функций и бытовой, социальной активности (лечение положением,
биомеханика шага, дозированная ходьба, артикуляционная гимнастика для языка и губ,
упражнения для голоса и речевого дыхания) (Приложение №5). Ведение полной сестринской
истории облегчает работу сестры с пациентом, способствует более полному анализу
проблем пациента и путей их решения.
3.2.2 Организация практического этапа внедрения СП
На этапе практической реализации программы осуществляются общие
принципы организации нейрореабилитации на стационарном этапе. (Приложение №6).
Целью данного этапа является непосредственное внедрение разработанной
документации и практическая работа с пациентами, перенесшими инсульт в условиях
нейрореабилитации (рис.5)

Рис.5 Практический этап
Оценка состояния пациента и запись полученной информации проводится
при поступлении пациента в отделении нейрореабилитации, после чего медицинская сестра
обобщает ее, анализирует и делает определенные выводы. Они и становятся теми проблемами,
которые являются предметом сестринского ухода. На основании всестороннего обследования
больного формируется план сестринской помощи на основании программы восстановительного
лечения. Планирование определяется в следующей последовательности:
·
определяются потребности пациента для сестринских действий
·
устанавливаются приоритеты для сестринского вмешательства
·
намечаются цели, которые необходимо достигнуть
·
учитываются и оцениваются возможные сестринские действия
·
разрабатываются методы сестринского вмешательства.
Лечащий врач-невролог оценивает план сестринской помощи и утверждает
его. Реализация плана является четвертым этапом сестринского процесса. (Рис.6).
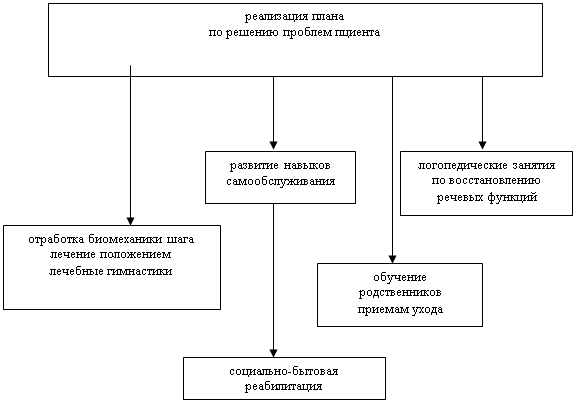
Рис.6 Реализация плана по решению проблем пациента.
Все этапы сестринского процесса нашли свое отражение в сестринской
документации (Приложения 2-5) и соответствуют медико-технологическому протоколу
сестринской помощи пациенту с ОНМК.
При оценке эффективности сестринского ухода выполняются несколько
функций:
·
определяются, достигнуты ли поставленные цели
·
определяется эффективность сестринского вмешательства.
3.2.2 Организация исследовательского этапа внедрения
СП
Завершающим моментом реализации модели является этап — исследовательский
(Рис.7).

Рис.7 Исследовательский этап
Этот этап определяет направление развития практике сестринского
дела, объясняя многие действия сестры, указывая области дальнейшего изучения, исследования,
улучшения.
Данный этап включал:
·
анализ и статистическую обработку данных наблюдаемого контингента
по оценке функциональной независимости в момент поступления и при выписке
·
исследование психологических аспектов социальной интеграции пациентов
на момент поступления и при выписке
·
анализ и статистическую обработку социального опроса пациентов по
удовлетворенности пациентов, оказанной сестринской помощью
·
анализ и статистическую обработку социального опроса сестринского
персонала оказанной помощью, условиями и характером труда
Степень участия пациента в осуществлении сестринского ухода
(процесса) зависит от нескольких факторов:
—
взаимоотношение сестры и пациента, степень доверия;
—
отношения пациента к здоровью;
—
уровня знаний, культуры;
—
осознания потребностей в уходе.
Участие пациента в этом процессе позволяет ему осознать необходимость
самопомощи, обучиться и оценить качество сестринской помощи.
Нами были реализованы технологии сестринского ухода за 100 пациентами
с ОНМК в различные фазы восстановительного периода (Таблица №1). Среди наблюдаемых
48 женщин, 52 мужчины различных возрастных групп. Среди пациентов преобладают лица
трудоспособного возраста, в основном в интервале с 41 — 55 лет (как среди мужчин,
так и среди женщин).
Таблица № 1. Характеристика
контингента пациентов с ОНМК по возрасту и полу
| Возраст (лет) | Мужчин | Женщин | ||
| абсолют. | % | абсолют. | % | |
| 35 — 40 | 1 | 1,8 | 1 | 2,1 |
| 41 — 45 | 12 | 23,1 | 9 | 18,7 |
| 46 — 50 | 12 | 23,1 | 14 | 29,2 |
| 51 — 55 | 13 | 25 | 15 | 31,3 |
| 56 — 60 | 7 | 13,5 | 4 | 8,3 |
| 61 — 65 | 7 | 13,5 | 5 | 10,4 |
| ИТОГО: | 52 | 52 | 48 | 48 |
При использовании шкалы Бартела произведена оценка уровня бытовой
активности пациентов (Таблица № 2), которая позволяет получить, как количественные
показатели уровня жизнедеятельности, так и оценить независимость индивидуума от
посторонней помощи в повседневной жизни.
Таблица № 2. Оценка
функциональной независимости пациентов на момент поступления (%)
| № | Ответы пациентов по функциональной независимости на момент поступления | Мужчины | Женщины | ||||
| не нуждаюсь в помощи | нуждаюсь в частичной поддержке | нуждаюсь в поддержке | не нуждаюсь в помощи | нуждаюсь в частичной поддержки | нуждаюсь в поддержки | ||
| 1 | Прием пищи | 90,4 | 9,6 | — | 68,7 | 31,3 | — |
| 2 | Персональный туалет | 44,2 | 50 | 5,8 | 52,1 | 43,7 | 4,2 |
| 3 | Одевание | 50 | 48,1 | 1,9 | 56,2 | 39,6 | 4,2 |
| 4 | Прием ванны | 40,4 | 57,7 | 1,9 | 43,8 | 52 | 4,2 |
| 5 | Контроль тазовых функций | 90,4 | 9,6 | — | 60,4 | 39,6 | — |
| 6 | Посещение туалета | 75 | 25 | — | 60,4 | 39,6 | — |
| 7 | Вставание с постели | 96,2 | 3,8 | — | 89,6 | 10,4 | — |
| 8 | Передвижение | 61,5 | 38,5 | — | 47,9 | 52,1 | — |
| 9 | Подъем по лестнице | 48 | 38,5 | 13,5 | 33,3 | 62,5 | 4,2 |
| ИТОГО: | 66,2 | 31,2 | 2,6 | 56,9 | 41,2 | 1,9 | |
На момент поступления у пациентов мужского пола ведущими проблемами
являются: прием ванны 57,7%, персональный туалет (умывание лица, причесывание, чистка
зубов) 50%, одевание 48,1%; у пациентов женского пола при поступлении ведущими проблемами
выявлена следующая зависимость: передвижение 52%, подъем по лестнице — 62,5%, прием
ванны 52%, персональный туалет 43,7%. Таким образом, ведущие функциональные проблемы
значительной разницы по половому признаку не имеют.
Наряду с функциональной оценкой пациента нами исследовались психологические
аспекты социальной интеграции пациентов (взаимодействия с членами семьи; медицинским
персоналом, окружающими) (Таблица № 3).
Оценка уровня психоэмоционального состояния на момент поступления
(%)
Таблица № 3
| № | Проблема пациента | Мужчины | Женщины | ||||
| да | периодически | нет | да | периодически | нет | ||
| 1 | Снижение настроения | 44,2 | 26,9 | 28,9 | 37,5 | 47,9 | 14,6 |
| 2 | Чувство безнадежности | 53,8 | 36,5 | 9,7 | 41,8 | 39,6 | 18,6 |
| 3 | Апатия | 44,2 | 32,7 | 23,1 | 31,3 | 54,2 | 14,4 |
| 4 | Нежелание действовать | 53,8 | 23,1 | 23,1 | 22,9 | 58,3 | 18,8 |
| 5 | Чувство тревоги | 44,2 | 26,9 | 28,9 | 22,9 | 58,3 | 18,8 |
| 6 | Навязчивые мысли и страхи | 53,8 | 23,1 | 23,1 | 37,5 | 47,9 | 14,6 |
| 7 | Сужение круга общения | 48,1 | — | 32,7 | 41,7 | — | 58,3 |
| ИТОГО: | 48,9 | 24,1 | 24,2 | 33,7 | 43,7 | 21,7 | |
Оценивая уровень психоэмоционального состояния на момент поступления
необходимо отметить следующее: у пациентов мужского пола преобладает нежелание действовать
— 53,8%, у женщин снижение настроения отмечают — 37,5%. Сужение круга общения, чувство
безнадежности, навязчивые мысли и страхи отмечают пациенты как мужского, так и женского
пола.
Динамический контроль за процессами восстановления и объективная
оценка достигнутых результатов очень важны для невролога, поскольку на основании
получаемых данных делаются выводы об эффективности или неэффективности реабилитационной
программы.
Для оценки качества и эффективности реабилитационных воздействий
повторно (перед выпиской пациента) проведена оценка функциональной независимости
и психоэмоционального состояния пациентов (Таблица №4).
Оценка функциональной независимости пациентов на момент выписки
(%)
Таблица № 4
| № | Ответы пациентов по функциональной независимости | Мужчины | Женщины | ||||
| не нуждаюсь в помощи | нуждаюсь в частичной поддержки | нуждаюсь в поддержки | не нуждаюсь в помощи | нуждаюсь в частичной поддержки | нуждаюсь в поддержки | ||
| 1 | Прием пищи | 96,2 | 3,8 | — | 87,5 | 12,5 | — |
| 2 | Персональный туалет | 75 | 25 | — | 83,3 | 16,7 | — |
| 3 | Одевание | 88,5 | 11,5 | — | 83,3 | 16,7 | — |
| 4 | Прием ванны | 76,9 | 23,1 | — | 87,5 | 12,5 | — |
| 5 | Контроль тазовых функций | 96,2 | 3,8 | — | 83,3 | 16,7 | — |
| 6 | Посещение туалета | 88,5 | 11,5 | — | 87,5 | 12,5 | — |
| 7 | Вставание с постели | 100 | — | — | 100 | — | — |
| 8 | Передвижение | 100 | — | — | 100 | — | — |
| 9 | Подъем по лестнице | 88,5 | 11,5 | — | 87,5 | 12,5 | — |
| ИТОГО: | 90 | 10 | — | 88,9 | 11,1 | — | |
Структура проблем пациента остаются прежней: персональный туалет,
прием ванны, одевание. При этом необходимо отметить снижение уровня их выраженности:
при поступлении 2,6% пациентов нуждались в полной поддержке, 31,2% пациентов нуждались
в частичной поддержке. На момент выписки нуждающиеся в полной поддержке отсутствуют,
в частичной поддержке нуждаются 10% пациентов мужского пола и 11% женского пола.
Произошло снижение уровня выраженности проблем у мужчин на 21%, у женщин 30,1%.
Так же произошло снижение уровня выраженности проблем психоэмоционального
состояния (с 48,9% — до 28,1%) (Таблица №5).
Оценка уровня психоэмоционального состояния на момент выписки
(%)
Таблица № 5
| № | Проблема пациента | Мужчины | Женщины | ||||
| да | периодически | нет | да | периодически | нет | ||
| 1 | Снижение настроения | 26,9 | 13,5 | 59,6 | 18,8 | 20,8 | 60,4 |
| 2 | Чувство безнадежности | 58,8 | 15,3 | 55,9 | 16,7 | 22,9 | 60,4 |
| 3 | Апатия | 13,5 | 17,3 | 69,2 | 12,5 | 37,5 | 50 |
| 4 | Нежелание действовать | 17,3 | 23,1 | 59,6 | 8,3 | 27,1 | 64,6 |
| 5 | Чувство тревоги | 21,2 | 15,4 | 63,4 | 16,7 | 22,9 | 60,4 |
| 6 | Навязчивые мысли и страхи | 34,6 | 13,5 | 51,9 | 18,8 | 20,8 | 60,46 |
| 7 | Сужение круга общения | 53,8 | — | 46,2 | 41,7 | — | 58,3 |
| ИТОГО: | 28,1 | 14,1 | 58,0 | 19,1 | 21,7 | 59,2 | |
Положительная динамика уровня социальной активности наблюдается
у 33,8% пациентов мужского пола, у женского пола — 37,5%.
Остается проблема общения — у пациентов мужского пола 53,8%,
у женского пола 41,7%, что, возможно, порождает навязчивые мысли и страхи (34,6%).
Таким образом, произошли качественные изменения в функциях независимости.
Данные, полученные в процессе исследования, подтверждают — сестринская помощь ориентируется
не на краткосрочные критерии, а на долгосрочные результаты.
Безусловно, оценка качества жизни пациента во многом определяется
его личностными особенностями, психоэмоциональным состоянием, уровнем потребностей,
то есть является чрезвычайно субъективной, однако такой подход позволяет ориентироваться
непосредственно на интересы самого больного.
В отделении нейрореабилитации вопросы социальной и профессиональной
реабилитации решаются лишь частично, в основном в плане информационного обеспечения
пациента. Налаживание взаимодействия с участковой медицинской сестрой и органами
социальной защиты осуществляет медицинская сестра — координатор, которая передает
сведения о пациенте на территориальный участок поликлиники № 3.
Оценка качества сестринского ухода складывается из мнения пациента
и его реакции на качество предоставляемой помощи и наличия осложнений после проведенных
вмешательств, а также удовлетворенности сестринского персонала оказанной помощи.
Изучая уровень удовлетворенности пациентов качеством сестринской
помощи (Таблица № 6) необходимо отметить: 98% пациентов удовлетворенны (51,6 — пациента
мужского пола и 46,4% женского пола) оказанием сестринской помощи, 3% — остались,
не совсем не довольны, отношением медицинской сестры и отмечают неудовлетворительное
санитарное состояние, не удовлетворены отношением медицинской сестры 3% пациентов
(1% — мужского пола и 2% женского пола).
Таблица № 6. Удовлетворенность
пациентов качеством сестринской помощи (%)
| № | Показатели качества сестринской помощи | удовл. | удовл. не полностью | не удовл. | |||
| м | ж | м | ж | м | ж | ||
| 1 | Отношения медицинской сестры к пациентам | 51 | 45 | 1 | 2 | 1 | |
| 2 | Квалификация медицинской сестры | 52 | 48 | ||||
| 3 | Выполнение требований СЭР | 51 | 46 | 1 | 2 | ||
| 4 | Безопасность выполнения манипуляций | 52 | 48 | ||||
| 5 | Выполнение объема назначенных процедур | 52 | 48 | ||||
| 6 | Своевременность выполнения назначенных процедур | 52 | 48 | ||||
| 7 | Удовлетворение пациента сестринской помощью | 51 | 46 | 1 | 2 | ||
Изучение показало, что 92% респондентов считают сестринскую помощь
эффективной.
По мнению пациентов, медицинские сестры:
·
обладают высокой медицинской квалификацией
·
осуществление процедур является безопасным
·
внимательно относятся к проблемам пациента
·
удовлетворительное санитарное состояние отделения.
Из этого следует, что медицинские сестры имеют высокий профессиональный
уровень, добросовестны, соблюдают принципы этики и деонтологии, что способствует
поведенческой установке пациента отделения нейрореабилитации.
Считаем, что полученные данные являются одним из индикаторов
качества работы сестринского персонала, так как удовлетворенность пациентов во многом
поднимает престиж сестринского персонала.
Одним из показателей качества и эффективности сестринского процесса
является удовлетворенность сестринского персонала оказанными услугами.
Изучив профессиональное мнение медицинских сестер, можно отметить
достаточно высокий уровень профессиональной подготовки, отрицательным критерием
необходимо считать высокую нагрузку на сестринский персонал.
Таким образом, медицинские сестры в целом удовлетворены характером
и условиями труда при реализации новых технологий ухода.
Заключение
Реабилитация больных, перенесших инсульт, имеет значение, и ни
у кого не вызывает сомнений [30,32]. Общая особенность большинства хорошо документированных
стратегий реабилитации пациентов, перенесших инсульт, — это то, что реабилитация
начинается на самом раннем этапе после инсульта. В связи с этим ВОЗ рекомендует
начинать реабилитационные мероприятия как можно раньше после инсульта, если состояние
пациента позволяет это сделать. Предпочтительной является максимально ранняя реабилитация,
позволяющая уменьшить функциональный дефект [33] / По назначению врача сестринские
реабилитационные технологии можно проводить с 5-7 го дня инсульта. Квалифицированная
сестринская помощь включает меры по удовлетворению потребностей пациента в питании
и жидкости; попытки, направленные на сведение к минимуму физического и эмоционального
дистресса; а так же сестринское обслуживание, направленные на снижение риска вторичных
осложнений, таких, как инфекции, аспирация, пролежни, спутанность сознания и депрессия
[31,9,3].
В настоящее время для определения эффективности лечебных и реабилитационных
мероприятий используется такой показатель, как «качество жизни» [32,33]
связанное со здоровьем, с заболеванием; характеризующий исход лечения при многих
заболеваниях, особенно хронических
Во многих исследованиях, посвященных поиску оптимальных стратегий
лечения и ухода, качество жизни широко применяется как надежный индикатор при оценке
результатов и с таким подходом необходимо согласиться.
Показатель качества жизни имеет интегральный характер [7,11]
отражая физическое, психическое состояние пациента, а так же уровень его жизнедеятельности
и социальной активности. Повышенное внимание специалистов сестринского дела к оценке
качества жизни связано с том, что при таком подходе в наибольшей степени учитываются
интересы больного. Имеющиеся убедительные данные свидетельствуют о том, что более
совершенные стратегии сестринского ведения и реабилитации больных, перенесших инсульт,
могут способствовать сохранению качества жизни пациентов, перенесших нарушения мозгового
кровообращения. Роль медицинской сестры в восстановлении нарушенных функций неоценима
[30,31,33]. Вышесказанное определило цель и задачи данного исследования.
Основной мотивацией внедрения сестринского процесса в медицинскую
практику явилось — формирование адекватной организационной структуры и механизма
функционирования сестринской службы в отделении нейрореабилитации.
Многие элементы сестринского процесса и ранее использовались
в работе медицинских сестер, но переход на новую организацию сестринского ухода
придает большую осмысленность в сестринской деятельности, поднимает на новый уровень
профессию, раскрывая весь творческий потенциал специалистов сестринского дела, который
будет способствовать удовлетворению потребностей пациентов.
Объектом исследования определены сестринский персонал
отделения нейрореабилитации и пациенты, находящиеся на лечении. В общей сложности
была изучена деятельность 100% медицинских сестер отделения нейрореабилитации и
изучены проблемы 100 пациентов с ОНМК, для выявления функциональных и психологических
нарушений.
Одним из основных и неотъемлемых понятий современной модели сестринского
ухода является сестринский процесс (основа сестринской помощи).
Организационная структура сестринского процесса состоит из пяти
основных этапов: сестринское обследование пациента; диагностирование его состояния
(определение потребностей и выявление проблем); планирование помощи, направленной
на удовлетворение выявленных потребностей (проблем); выполнение плана необходимых
сестринских вмешательств; оценка полученных результатов с их коррекцией в случае
необходимости. Основной задачей организации сестринского процесса является обеспечение
потребности пациента в высококвалифицированном сестринском уходе, что достигается
путем реализации в медицинской практике следующих целей: определение конкретных
потребностей пациентов в уходе, выделение из ряда существующих потребностей приоритетов
по уходу и ожидаемых результатов ухода с прогнозированием его последствий, определение
плана действий медицинской сестры и стратегии, направленной на удовлетворение нужд
пациентов, оценка эффективности проведенной сестрой работы, профессионализма сестринского
вмешательства.
В плане реализации концепции внедрения модели сестринского ухода
на подготовительном этапе была проведена мощная мотивация сотрудников отделения
на всех уровнях.
Была разработана и внедрена сестринская карта стационарного больного.
В основу оценки состояния пациента положены фундаментальные потребности пациента
(по В. Хендерсон) и количественные показатели уровня жизнедеятельности пациента
(шкала Бартела). Для облегчения работы с пациентом разработан маршрутный лист, в
котором нашли отражение расписание лечебных процедур, обследований и консультаций.
Лист реабилитационных мероприятий, предназначенный для соблюдения режима выполнения
назначений по восстановлению нарушенных функций и бытовой, социальной активности
(лечение положением, биомеханика шага, дозированная ходьба, артикуляционная гимнастика
для языка и губ, упражнения для голоса и речевого дыхания). Ведение полной сестринской
истории облегчает работу сестры с пациентом, способствует более полному анализу
проблем пациента и путей их решения.
Палатная медицинская сестра, согласно инструкции, осуществляет
сестринский уход за пациентами. Медицинская сестра — координатор осуществляет планирование
сестринских вмешательств и формирует маршрутный лист пациента, определяет при этом
конкретные сроки реализации, отражает режимные моменты.
Для реализации модели внедрения новых сестринских технологий
проводилась учеба медицинского персонала по вопросам организации сестринского ухода
в современных условиях, по утвержденному плану обучения, на рабочем месте. Эта учеба
позволила систематизировать уже имеющие знания, значительно их пополнить. Для оценки
эффективности проведенной учебы персонала проведено исследование уровня знаний медицинских
сестре по вопросам реабилитации.
Для правильного лечения неврологического больного необходим сбор
информации, относящейся как к физическим, так и к психосоциальным аспектам.
При использовании шкалы Бартела произведена оценка уровня бытовой
активности пациентов, которая позволяет получить, как количественные показатели
уровня жизнедеятельности, так и оценить независимость индивидуума от посторонней
помощи в повседневной жизни
На момент поступления у пациентов мужского пола ведущими проблемами
являются: прием ванны — 57,7%, личная гигиена — 50%, одевание — 48,1%; у пациентов
женского пола при поступлении ведущими проблемами выявлена следующая зависимость:
передвижение — 52%, подъем по лестнице — 62,5%, прием ванны 52%, личная гиена —
43,7%.
Наряду с функциональной оценкой пациента нами исследовались психологические
аспекты социальной интеграции пациентов (взаимодействия с членами семьи; медицинским
персоналом, окружающими).
Оценивая уровень психоэмоционального состояния на момент поступления
необходимо отметить следующее: у пациентов мужского пола преобладает нежелание действовать
— 53,8%, у женщин снижение настроения отмечают — 37,5%. Сужение круга общения, чувство
безнадежности, навязчивые мысли и страхи отмечают пациенты как мужского, так и женского
пола.
После оценки состояния пациента и записи полученной информации
медицинская сестра обобщает ее, анализирует и делает определенные выводы. Они и
становятся теми проблемами, которые являются предметом сестринского ухода.
При оценке эффективности сестринского ухода выполняются несколько
функций: определяются, достигнуты ли поставленные цели, определяется эффективность
сестринского вмешательства.
Этот аспект оценки заключается в измерении качества сестринского
ухода. Оценка складывается из мнения пациента и его реакции на качество предоставляемой
помощи и наличия осложнений после проведенных вмешательств, а также удовлетворенности
сестринского персонала оказанной помощи.
Для оценки качества и эффективности реабилитационных воздействий
повторно (перед выпиской пациента) проведена оценка функциональной независимости
и психоэмоционального состояния пациентов.
В структуре проблемы остаются прежними — (персональный туалет,
прием ванны, одевание). При этом необходимо отметить снижение уровня их выраженности:
при поступлении 2,6% пациентов нуждались в полной поддержке, 31,2% пациентов нуждались
в частичной поддержке. На момент выписки нуждающиеся в полной поддержке отсутствуют,
в частичной поддержке нуждаются 10% пациентов мужского пола и 11% женского пола.
Произошло снижение уровня выраженности проблем у мужчин на 21%, у женщин 30,1%.
Так же произошло снижение уровня выраженности проблем психоэмоционального
состояния (с 48,9% — до 28,1%)
Положительная динамика уровня социальной активности наблюдается
у 33,8% пациентов мужского пола, у женского пола — 37,5%.
Остается проблема общения — у пациентов мужского пола 53,8%,
у женского пола 41,7%, что, возможно, порождает навязчивые мысли и страхи (34,6%).
Таким образом, произошли качественные изменения в функциях независимости.
Данные, полученные в процессе исследования, подтверждают — сестринская помощь ориентируется
не на краткосрочные критерии, а на долгосрочные результаты.
Безусловно, оценка качества жизни пациента во многом определяется
его личностными особенностями, психоэмоциональным состоянием, уровнем потребностей,
то есть является чрезвычайно субъективной, однако такой подход позволяет ориентироваться
непосредственно на интересы самого больного.
Изучая уровень удовлетворенности пациентов качеством сестринской
помощи необходимо отметить: 98% пациентов удовлетворенны (51,6 — пациента мужского
пола и 46,4% женского пола) оказанием сестринской помощи, 3% — остались, не совсем
не довольны, отношением медицинской сестры и отмечают неудовлетворительное санитарное
состояние, не удовлетворены отношением медицинской сестры 3% пациентов (1% — мужского
пола и 2% женского пола).
Таким образом, полученные результаты позволяют подтвердить поставленные
цели и задачи, гипотезу исследования и сделать следующие выводы.
3.3 Основные направления деятельности медицинской
сестры нейрореабилитации
 |
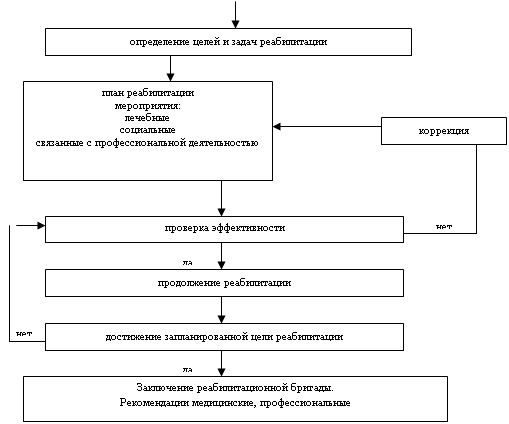 |
Рис.4 Цикл реабилитационных мероприятий
В настоящее время признан мультидисциплинарный подход при
оказании помощи больным, перенесшим инсульт.
Мультидисциплинарная бригада (МДБ):
Ø лечащий
врач
Ø врач
физиотерапевт
Ø врач
лечебной физкультуры
Ø врач
других специальностей (логопед, психотерапевт, психолог)
Ø медицинская
сестра палатная
Ø медицинская
сестра-координатор
Ø медицинская
сестра физиотерапии
Ø методист
лечебной физкультуры
Ø массажист.
Мультидисциплинарный подход включает:
специализированные знания каждого специалиста, входящего в
МДБ;
взаимодействие между специалистами при оценке больного;
совместную постановку реабилитационных целей;
планирование вмешательства для достижения поставленной цели.
Работа МДБ — это:
1)
совместное проведение осмотра и оценки состояния больного и степени
нарушения функций;
2)
создание адекватной окружающей среды для пациента в зависимости от его
потребностей;
3)
совместное обсуждение пациента;
4)
совместная постановка целей реабилитации;
5)
планирование выписки.
Важные черты эффективной бригадной работы:
совместные цели, которые должны быть отражены в рабочей документации
каждого специалиста;
сотрудничество, как между различными специалистами, так и
внутрипрофессиональное;
координация деятельности — разумное распределение работы
между различными специалистами;
разделение усилий — зафиксировано в функциональных обязанностях
взаимосвязь;
взаимоуважение.
Схема 4. Модель работы мультидисциплинарной бригады. Из
схемы 4 видно, что медицинские сестры играют ключевую роль в МДБ. Во-первых,
она находится около больного 24 часа в сутки, поэтому может дать важную
информацию тем членам бригады, которые видят пациента только днем. Медсестра способна
координировать реабилитационный процесс с момента поступления больного до его
выписки.
Направленность действий медицинской сестры по отношению к
пациенту зависят от имеющихся у него проблем. В основе этой работы лежит не
интуиция, а продуманный и сформированный подход, рассчитанный на удовлетворение
потребностей и решение проблем человека. Одним из непременных условий
осуществления сестринского ухода является участие пациента (членов семьи) в
принятии решений относительно целей ухода, плана и способов сестринского
вмешательства.
Для правильного лечения неврологического больного необходим
сбор информации, относящейся как к физическим, так и к психосоциальным аспектам.
Особенностью данного этапа в нейрореабилитации является не только выявление
физических дефектов, но и влияние этих дефектов на жизнедеятельность пациента.
В процессе обследования необходимо определить уровень социальных ограничений
вследствие болезни или травмы.
Расспросу пациента в реабелитологии уделяется особое
внимание. Связано это с тем, что в настоящее время именно личностная оценка
своего состояния и возможностей, т.е. оценка обусловленного здоровьем качества
жизни, рассматривается как важнейшая отправная точка для дальнейших реабилитационных
воздействий.
Для упорядочения процедуры расспроса пациента и ухаживающих
за ним лиц, а также для получения количественных показателей уровня жизнедеятельности
пациента применяем специальные опросники. В основе методов измерения нарушений
жизнедеятельности лежит оценка независимости индивидуума от посторонней помощи
в повседневной жизни, при этом анализируются не ее виды, а только наиболее
значимые, представительные, наиболее общие из рутинных действий человека.
Выводы
1.
Внедрение сестринского процесса в реабилитацию пациентов, перенесших инсульт,
в настоящее время является необходимым условием для осуществления профессионального
ухода за пациентами, т.к. позволяет улучшить качество сестринской помощи и реально
влияет на качество жизни пациента, связанное со здоровьем.
2.
Данная модель сестринского ухода определяет характер сестринской помощи в
формате медицинской реабилитации, цель, которой является патофизиологическое улучшение
и улучшение функциональных способностей, социально-бытовой активности.
3.
Основными проблемами пациентов, перенесших инсульт и с которыми работает
сестринский персонал отделения нейрореабилитации, являются: нарушение процесса раздевания,
одевание брюк, одевание рубашки, одевание ботинок и носок, нарушение навыков проведения
гигиены (умывание лица, причесывание, чистка зубов), и невозможность самостоятельно
осуществлять процесс передвижения по палате, в пределах отделения и подъема по лестнице;
со стороны психоэмоционального состояния — нежелание действовать, навязчивые мысли
и страхи, чувство тревоги.
4.
Реализация современных технологий сестринского ухода позволяет повысить удовлетворенность
участников реабилитационного процесса (сестринский персонал — пациент — врачебный
персонал) и сделать его более эффективным.
5.
Расширение сферы деятельности в рамках профессиональной компетенции медицинских
сестер в нейрореабилитации, в условиях многоуровневой системы оказания медицинской
помощи — способствует эффективности медико-социальной реабилитации.
6. Модель сестринского ухода, ориентированна на человека и его
нужды, на семью и общество, представляет медицинским сестрам широкий выбор ролей
и функций для работы не только с больными пациентами, а также с их родственниками.
Список литературы
1.
В.В. Михеев «Нервные болезни» — Москва «Медицина» 1994 г.
2.
А.Н. Белова «Нейрореабилитация: руководство для врачей» — М.: Антидор,
2000 г — с.568
3.
А.С. Кадыков «Реабилитация после инсульта» — М. «Миклош»
2003 г. —
4.
с.176
5.
О.А. Балунов, Ю.В. Коцибинская «Роль некоторых социально-бытовых факторов
в формировании адаптации у больных, перенесших инсульт» // Неврологический
журнал т.6, № 6 — с.28-30
6.
Е.И. Гусев, А.Н. Коновалов, А.Б. Гехт «Реабилитация в неврологии»
// Кремлевская медицина — 2001 г. № 5 с.29-32
7.
А.С. Кадыков «Реабилитация после инсульта» // Российский медицинский
журнал — 1997 г. № 1 с.21-24
8.
А.С. Кадыков, Н.В. Шахнаронова, Л.А. Черникова «Продолжительность двигательной
и речевой реабилитации после инсульта» // Восстановительная неврология — 2
— м, 1992 г. с.76-77
9.
О.А. Балунов «Банк данных постинсультных больных: факторы, влияющие
на эффективность реабилитационного процесса» // Журнал невропатологии и психиатрии
им.С. С. Корсакова — 1994 г. — № 3 с.60-65
10.
Н.К. Баюнепов, Г.С. Бурд, М.К. Дубровская «Реабилитация больных при
острых нарушениях мозгового кровообращения: Методические рекомендации — М., 1975 г.
11.
Б.С. Виленский «Инсульт» — Санкт-Петербург: Мед. информационное
агентство, 1995 г.
12.
А.С. Кадыков «Восстановление нарушенных функций и социальная реадаптация
больных, перенесших инсульт (основные факторы реабилитации): Автореф. дис. д-ра
мед. наук — М., 1991 г.
13.
.А.С. Кадыков «Реабилитация после инсульта» // Российский медицинский
журнал — 1997 г. № 1 с.21-24
14.
Сестринское дело (Обзор литературы) Всероссийский учебно-научно-методический
Центр по непрерывному медицинскому и фармацевтическому образованию — Москва, 1998 г.
15.
Вестник медсестринских ассоциаций // Сестринское дело — № 1-2004 г. с. 19-32
16.
И.Г. Лаврова, К.В. Майстрах «Социальная гигиена и организация здравоохранения»
— Москва «Медицина», 1987 г.
17.
«Инсульт — болезнь нашего времени,» // Журнал «Сестринское
дело — 2004 № 3 с.6-10
18.
Качество медицинской помощи. Управление качеством сестринской помощи // Журнал
«Сестринское дело», 2004 № 3 — с.11-13
19.
Технология «Сестринский процесс» на практике // Журнал «Сестринское
дело» — 2001 г. № 6 — с.21-22,27
20.
По оценке качества работы медицинских учреждений и удовлетворенности пациентов
// Методические материалы — Москва — 1997 г. — с.95
21.
Оценка качества и эффективности медицинской помощи // Методические материалы
— Москва — 199 с.73
22.
И.С. Бахтина, А.Г. Бойко, ЭМ. Овсянников «Сестринское дело менеджмент
и лидерство» // Методическое пособие для медицинских сестер — Санкт-Петербург — 2002
— с. 196
23.
С.А. Мухина, И.И. Тарновская «Теоретические основы сестринского дела»
М. истог 1996 с.180
24.
Г.М. Трофимова «Менеджмент в сестринском деле» // Журнал Сестринское
дело 1996-№2-1с.5-8
25.
Программа подготовки медицинского персонала 1 этап. Здоровье и люди. им занимающиеся.
Разработано и пересмотрено Беверли Бишоп, К — № 8-1995
26.
В.Е. Чернявский «Медицинский персонал: Современные проблемы»
// Журнал Медицинские сестры — М., Медицина — 1989-№5-с.10-12
27.
Обзор литература. «Организация медико-социальной реабилитации в Российской
Федерации и за рубежом // Москва — 2023-вып.56 с.50
28.
Л.В. Бутина Концепция развития нейрореабилитации // Журнал Проблемы и перспективы
развития медицинской помощи населению — 2004 №4 — с.88-89
29.
О.А. Гилева, А.В. Коваленко.С.Ю. Малиновская Вопросы эпидемиологии инсульта
в г. Кемерово» // Журнал Проблемы и перспективы развития медицинской помощи
населению — 2004 — № 4 — с.86
30.
Т.В. Кочкина, А.Б. Шибаинкова О.Г. Шумилов, Е.Е. Дуда «Значение физической
реабилитации двигательных нарушений у больных после острого нарушения мозгового
кровообращения
31.
Журнал Проблемы и перспективы развития медицинской помощи населению — 204
— № 4 — с.87
32.
д. м. н. С.П. Маркин. Восстановительное лечение больных, перенесших инсульт
— Москва — 2009 — 126с.
33.
З.А. Суслиной, М.А. Пирадова. — 2009 — 288с. // Инсульт: диагностика, лечение,
профилактика.
34.
А.С. Кадыков, Л.А. Черникова, Н.В. Шахпаронова. — М,: МЕДпресс-информ, 2009,
— 560 с. Реабилитация неврологических больных.
Рекомендации
Рекомендации созданы так, что любая медицинская сестра может
определять, какие действия необходимы, поэтому уменьшилась вероятность некомпетентного
или неаккуратного ухода, стала возможной координация действий медицинской сестры,
врачом-неврологом и других членами реабилитационной бригады.
Позитивными аспектами сестринского процесса в нейрореабилитации
являются:
Ø повышение
профессионального и социального статуса медицинской сестры;
Ø повышение
эффективности организационных форм и технологий сестринской помощи за счет:
—
формирования информационного блока для членов профессиональной бригады
—
стандартизации сестринских манипуляций
—
четкого планирования и организации рабочего времени
—
документального подтверждения ухода за больными, позволяющего установить
вклад каждого участника лечебного процесса в реабилитацию конкретного пациента.
Рис.9 Система динамического взаимодействия участников лечебного
процесса
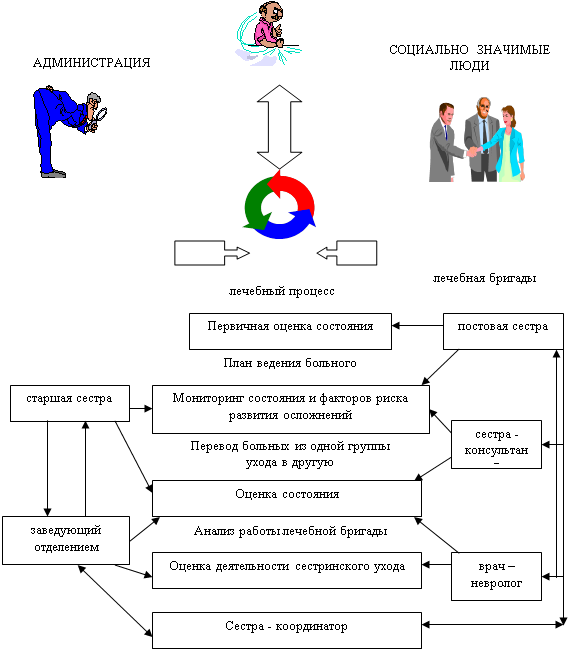
Для дальнейшего развития и углубления эксперимента определен
перспективный план внедрения сестринского процесса в практику:
—
разработка проекта положений, определяющих нормативную деятельность
сестринского персонала
—
формирование информационной базы сестринского процесса с использованием
компьютерных технологий
—
разработка и внедрение критериев эффективности сестринского процесса.
Необходимо отметить, что критерием оценки эффективности в общем
плане является более ранняя реабилитация и улучшение качества
жизни пациента, связанное со здоровьем.
Рациональному планированию и ведению сестринского процесса способствует
разработанный протокол ведения больных, перенесших острое нарушение мозгового кровообращения.
Требования данного протокола отражают минимальный, качественный уровень обслуживания,
обеспечивающий профессиональный уход за пациентом в нейрореабилитации.
В разработке технологического протокола принимали участие профессиональные
группы — заместитель директора по практическому обучению медицинского колледжа,
врачебный и сестринский персонал.
Цели протокола:
·
своевременное и последовательное восстановление нарушенных функций
и здоровья больного
·
улучшение качества медицинского обслуживания пациентов
вовлечение пациента в процесс собственного лечения и реабилитации
